2018年颁发的诺贝尔生理学奖或医学奖将“癌症免疫治疗”推到了举世瞩目的位置,这种治疗方法不直接损伤反而增强免疫系统,响应免疫疗法的患者有很大机会高质量长期存活,目前免疫治疗已在非小细胞肺癌的治疗中展示出了强大的抗肿瘤活性。但在未经筛选的患者中,免疫治疗的有效率只有10%~30%。作为中国肿瘤精准医疗领域先行者,泛生子致力更加精准地“引路”肺癌免疫治疗。泛生子科学设计捕获区域,采用国际主流算法,联合多检测平台为临床提供TMB、PD-L1、MSI、MMR等免疫治疗相关生物标志物的检测(825基因检测),可有效锁定肺癌免疫治疗获益人群,评估肺癌免疫治疗疗效。
在肺癌精准诊疗领域,泛生子基因参与NCCN非小细胞肺癌指南中文版编译工作的启动标志着中国肿瘤的诊断和治疗同国际规范的接轨,也证明了中国基因检测企业为肺癌精准医疗领域带来了贡献,亦获得了国际认可。
到底哪些基因与肺癌治疗相关,而临床上较“火”的免疫治疗又与哪些指标相关呢?
1. 与免疫治疗疗效负相关的基因
EGFR/ALK
Gainor等对免疫治疗后的58位NSCLC患者进行了回顾性分析,结果见图1,携带EGFR或ALK明确突变的患者免疫治疗ORR(客观缓解率)显著较低(3.6% vs 23.3%, P = 0.053),通过对比这些患者PD-L1表达量及CD8+T细胞的结果,作者推测EGFR/ALK突变患者的免疫治疗疗效差的原因,可能是PD-L1表达量以及T细胞浸润程度较低[1]。

EGFR-T790M
Haratani等选择了25名EGFR阳性且EGFR-TKI治疗后进展的NSCLC患者,分析了这些患者接受纳武单抗治疗后的疗效与EGFR-T790M突变的关系,结果见图2,EGFR-T790M突变阳性的患者免疫治疗PFS显著低于T790M阴性的患者(2.1m vs 1.3m,p=0.099),且EGFR-T790M突变阴性的患者肿瘤中PD-L1的表达量更高[2]。

STK11
2017ESMO大会上,Philip J. Stephens团队公布了他们通过全基因组测序的方法研究基因突变与免疫治疗疗效之间关系的研究结果。他们对1619名NSCLC患者的组织样本进行了全基因组测序及PD-L1的检测,并计算了这些样本的TMB,结果表明,PD-L1表达与TMB并无显著相关性。此外,200多名患者被发现存在STK11失活突变,且多为肺腺癌患者,这些患者的肿瘤组织中免疫细胞浸润较少(图1A, 彩色直线代表多种免疫细胞相关基因的表达),免疫治疗疗效也较差(图1B,P=0.0314),这些结果表明,STK11的失活突变可能与免疫治疗疗效负相关[3]。

2. 与免疫治疗疗效正相关的基因
POLE
POLE基因参与DNA的复制过程,在修复DNA复制错误的过程中起着重要作用,因此,POLE基因的突变会导致细胞中突变增多,但是从治疗的角度看,POLE突变也正是肿瘤抗原增加的一个重要标志。在非小细胞肺癌、子宫内膜癌以及肠癌中已经有了POLE基因突变影响免疫治疗疗效的报道,这些报道表明,POLE基因突变的癌症患者肿瘤突变负荷较高,也更容易从PD-1/PD-L1免疫治疗中获益。
KRAS激活突变
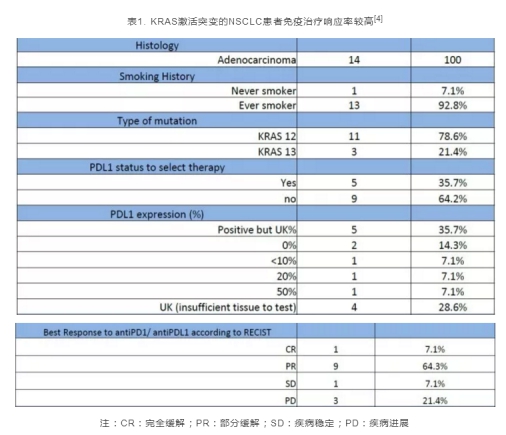
Lecuona等对129名既往接受免疫治疗的晚期NSCLC患者进行了回顾性分析,发现14名患者携带KRAS激活突变,作者对这14名KRAS突变的患者免疫治疗后的疗效进行了分析,具体信息及分析结果见表1,KRAS突变的患者均为肺腺癌,且90%以上是吸烟患者,主要发生的是KRAS第12号外显子和13号外显子的激活突变,对免疫治疗的响应率高达71.4%,且其中42.8%的患者响应持续长于12个月,根据目前的随访时间,KRAS突变患者的免疫治疗中位PFS为7.65个月,中位OS为58个月,57%的患者仍然在继续治疗,这表明,KRAS突变与免疫治疗疗效可能是正相关的。
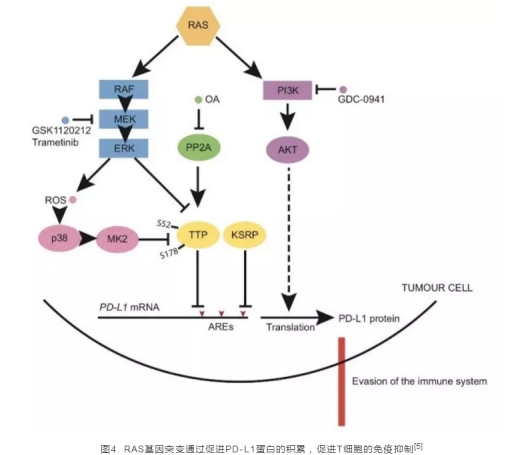
今年9月的ESMO刚刚报道完KRAS激活突变与免疫治疗疗效正相关的结果,今年12月Julian Downward团队就在顶级期刊Immunity上发表了有关RAS突变影响免疫治疗机制的文章,他们发现RAS基因突变可以通过促进PD-L1蛋白的积累来阻碍免疫细胞对肿瘤细胞的识别(图4),这表明,RAS基因未来可能作为判断免疫治疗疗效的潜在标志物[5]。
TP53
Scheel等对436名NSCLC患者肿瘤组织中基因的突变状态和PD-L1的mRNA表达量进行了分析,分析结果如图5,结果表明,KARS/TP53突变与PD-L1的表达呈正向关系,而STK11基因的突变与PD-L1的表达呈负向关系[6]。

吴一龙教授团队2016年发表在CCR上的一篇文章表明,TP53基因突变与PD-L1的表达呈正向关系,与之前的研究结果一致,且TP53基因突变的NSCLC患者中位PFS显著长于TP53野生型患者(图6, 14.5m vs 3.5m, P=0.042)[7]

MET
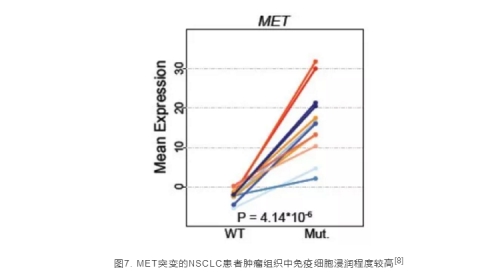
同样是2017年ESMO大会的报道,MET突变的患者肿瘤组织中免疫细胞相关基因的表达显著高于MET野生型患者,因此,MET基因的突变与免疫治疗的疗效也存在潜在的正向关系,但仍需要较多的临床证据支持[8]。
3与免疫治疗抗性相关的基因
免疫治疗虽然是一种长效的药物,但是也会产生抗性。2017年年初George等发表在Immunity上的一篇文章报道了转移性子宫内膜瘤对免疫治疗产生抗性的可能机制,分析对象为一名经过两年帕姆单抗一线治疗后进展的晚期子宫内膜瘤患者,通过对其免疫治疗前后肿瘤组织的全基因组测序以及转录组测序,寻找到差异基因PTEN,并通过进一步的体外实验,表明PTEN缺失可能导致肿瘤细胞无法被T细胞识别,从而对免疫检查点抑制剂产生抗性[9]。
黑色素瘤中也有一些有关免疫治疗抗性的研究,主要机制是肿瘤细胞中JAK1/2基因以及B2M(Beta-2 microglobulin)基因的失活突变[10]。
4 与免疫治疗后肿瘤爆发式进展可能相关的基因
Kato等研究了155名肿瘤患者(主要为NSCLC患者和黑色素瘤患者)基因突变与免疫治疗爆发式进展之间的关系,他们将爆发式进展的判断标准设定为治疗失败时间(TTF)<2个月,且与之前相比,肿瘤负荷增加50%以上,进展速度(与治疗前相比)>2倍。
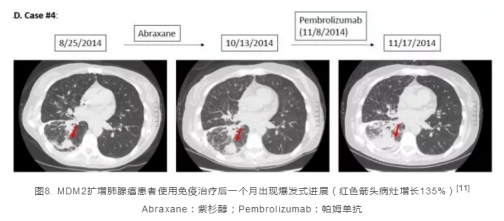
结果发现,携带MDM2/4扩增的6名患者,TTF均<2个月,其中4名患者在使用免疫检查点抑制剂治疗后,发生了爆发式进展(图8为一名MDM2扩增的肺腺癌患者免疫治疗后爆发式进展的影像学结果);携带EGFR突变(激活突变、扩增)的10名患者中,8名患者TTF<2个月,其中两名患者使用免疫检查点抑制剂治疗后发生了爆发式进展。
虽然研究的患者数量仍然较少,但以上结果初步可以表明,MDM2/4的扩增可能是肿瘤爆发式进展的机制之一,EGFR突变的患者更大的可能是对免疫治疗不敏感[11]。
小结
通过对免疫治疗患者基因突变情况的回顾性分析可知:不同基因的突变可能导致免疫治疗效果的诸多差异。基因检测在肿瘤治疗过程中的作用已经不止于指导靶向治疗,它还有更大的应用范围,比如辅助判断免疫治疗的疗效,并且,显而易见的是,更多更全面的基因检测会给治疗带来更全面的指导。
泛生子提供的825基因检测,不仅包含以上所有基因,还包含多维度的免疫治疗相关生物标志物检测(TMB、MSI、PD-L1、免疫疗效相关基因变异),通过获取较全面的肿瘤分子信息,从而更精准地筛选免疫治疗、靶向治疗乃至联合治疗获益人群,综合评估各项治疗效果,指导个体化诊断和治疗,为实体瘤患者提供更多生存获益的可能。基于高通量、高灵敏度的NGS平台和“杂交捕获”技术,一次性检测825个癌症相关基因,涵盖了更新版本的WHO、NCCN、ESMO等权威指南及专家共识推荐检测基因,并结合泛生子基因上万例中国肿瘤患者的基因突变区域和遗传突变位点信息开发设计,多平台的联合应用可提供多维度的免疫治疗相关生物标志物检测(TMB、MSI、PD-L1、免疫疗效相关基因变异),从而更精准的指导肿瘤患者的个体化诊疗,亦为科研人员提供更加全面的参考信息。
参考文献
[1] Gainor J F, Shaw A T, Sequist L V, et al. EGFR Mutations and ALK Rearrangements Are Associated with Low Response Rates to PD-1 Pathway Blockade in Non-Small Cell Lung Cancer (NSCLC): A Retrospective Analysis[J]. Clinical Cancer Research An Official Journal of the American Association for Cancer Research, 2016, 22(18):4585.
[2] Haratani K, Hayashi H, Tanaka T, et al. Tumor Immune Microenvironment and Nivolumab Efficacy in EGFR Mutation-Positive Non-Small Cell Lung Cancer Based on T790M Status after Disease Progression During EGFR-TKI Treatment.[J]. Annals of Oncology, 2017.
[3] ESMO 2017 Abstract #1138
[4] ESMO 2017 Abstract #1174
[5] Matthew A. Coelho, Sophie de Carné Trécesson, Sareena Rana, et al. Oncogenic RAS Signaling Promotes Tumor Immunoresistance by Stabilizing PD-L1 mRNA. Immunity (2017). DOI: 10.1016/j.immuni.2017.11.016
[6] Scheel A H, Ansén S, Schultheis A M, et al. PD-L1 expression in non-small cell lung cancer: Correlations with genetic alterations.[J]. Oncoimmunology, 2016, 5(5):-.
[7] Dong Z Y, Zhong W Z, Zhang X C, et al. Potential Predictive Value of TP53 and KRAS Mutation Status for Response to PD-1 Blockade Immunotherapy in Lung Adenocarcinoma[J]. Clinical Cancer Research An Official Journal of the American Association for Cancer Research, 2017, 23(12):3012.
[8] ESMO 2017 Abstract #1138
[9] George S, Miao D, Demetri G D, et al. Loss of PTEN Is Associated with Resistance to Anti-PD-1 Checkpoint Blockade Therapy in Metastatic Uterine Leiomyosarcoma.[J]. Immunity, 2017, 46(2):197-204.
[10] Zaretsky J M, Garcia-Diaz A, Shin D S, et al. Mutations Associated with Acquired Resistance to PD-1 Blockade in Melanoma[J]. New England Journal of Medicine, 2016, 375(9):819.
[11] Kato S, Goodman A M, Walavalkar V, et al. Hyper-progressors after Immunotherapy: Analysis of Genomic Alterations Associated with Accelerated Growth Rate.[J]. Clinical Cancer Research An Official Journal of the American Association for Cancer Research, 2017, 23(15):4242.







